救命救急センター

道南最後の砦
道南圏唯一の救命救急センターとして、安全で質の高い救命救急医療を提供し、住民の生命と健康を守ります。
救命救急センターは、救急科専従医師11名と集中治療室専従医師3名、ECU・ER、ICUの2看護単位で構成されます。救急外来(ER)は、道南の救急医療の拠点として、一次から三次まで年間約12,800件(徒歩受診約6,000件、救急車搬入約6,800件)の救急患者の受け入れを行っております。救急専従医は24時間365日体制で救急車搬入全てに対応しており、二次救急疾患では各科専門医に引き継ぐまでの初期診断・治療(Advanced Triage)を担当し、三次救急疾患については自らが主治医となり初期診療から集中治療(Critical Care)を担当します。ECU(救命救急病棟)、ICU(集中治療室)では、各科専門医の協力を得ながら、重症患者の急性期全身管理・集学的治療を実施しています。

救急専従医のその他の業務としては、院内における心肺蘇生法教育や急変時対応、災害医療体制や臓器提供体制整備など、病院全体の危機管理業務に関与しています。また、道南圏消防本部の救急隊員が病院前で行う救急処置の教育や管理(メディカルコントロール)を担当し、道南地域全体の病院前救急医療(プレホスピタルケア)の質の向上に努めています。災害拠点病院として災害派遣医療チーム(DMAT)を整備し、定期的に訓練等を実施しています。
平成27年2月より道南ドクターヘリの運航が開始され、基地病院として運航管理および搭乗など、中心的な役割を担っています。
令和2年以降の新型コロナウイルス感染症(COVID-19)パンデミックにおいては、院内では重症患者の治療(人工呼吸、ECMO等)を担当し、地域では災害時に準じた連携体制の構築に関わりました。
令和3年度より、市立函館病院救急科専門研修プログラムの運用を開始し、専攻医を募集中です。地域で活躍できる救急医療人材の育成に努めています。
令和4年度より、救急救命士の雇用を開始(院内救命士)しました。現在は、5名体制で救急外来に勤務し、医師・看護師との協働を進めています。
令和6年度より、函館市夜間急病センターの小児科が当院に移管されました。「夜間こども急患室」では、小児科医が中心となり、年間約4,500名の小児救急患者を診療しています。

救急外来(ER)
24時間365日、医師や看護師が待機し1次から3次の乳児から成人まですべての救急患者さんの診療を行っています。複数の患者を収容可能な救急処置室、専用の放射線施設を有し、救急車で来院した患者様は救命救急センター医が初診、初期治療を行い、トリアージをして専門医に引き継いでいます。
ICU
「内科系、外科系問わず、呼吸・循環・代謝、その他重篤な急性機能不全患者を収容し、強力かつ集中的に治療を行うことによって、その効果を期待する部門である」と定義づけられています。当院ICUにおいても、救命と生命維持の安定・回復を図るため、集中的な治療・看護・管理を行っています。


救命救急病棟(ECU)
当院でのECUとは救命救急病棟をいいます。救急外来や一般外来で、手術や入院が必要になった場合、症状に応じて入院・治療する病棟です。年齢や診療科に関係なく、全科の患者さんの受け入れを 24時間体制で行っています。
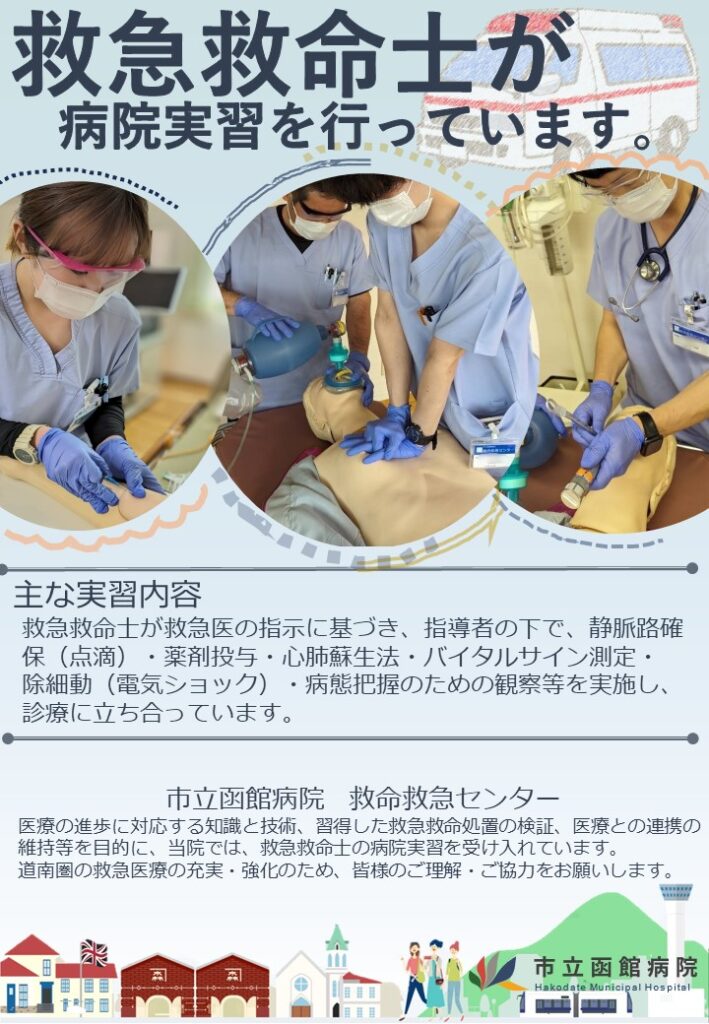
救急救命士病院実習におけるご協力のお願い
当院は、救命救急センターであり救急救命士教育における中核医療機関に指定されています。
道南圏各消防本部(7か所)の救急救命士及び、海上保安庁の救急救命士を受け入れており、実習内容は、以下の5つの項目から構成されています。
- 傷病者の安全確保や移動方法、清潔管理、チーム医療などを学びます。
- 正確な手技と観察方法を身につけます。
- 救急救命処置を実施し、救急処置室で蘇生スタッフとして研鑽します。
- 生命の危機的状況への対応方法を学び、いかなる病態の傷病者にも対応できる能力を身につけます。
- 患者さんを適切な医療機関へ搬送するための判断能力を身につけます。
実習では、救急救命士として共通・専門分野の教育を受けたものが、医師もしくは他の指導者の立ち合いのもと、医療行為を実施させていただいております。
実習中の救急救命士による医療行為にご同意いただけない方は、ご遠慮なく救急医、看護師等にお伝えください。ご同意いただかないことによる不利益は一切生じませんのでご安心ください。
ご理解とご協力のほどよろしくお願いします。
実績
救命救急センター実績①
救命救急センターの実績(2021~2025年度)
| 実績 | 2021年度 | 2022年度 | 2023年度 | 2024年度 | 2025年度 |
|---|---|---|---|---|---|
| 総救急患者数 | 7,476 | 7,975 | 8,837 | 12,788 | 13,467 |
| Walk in | 1,636 | 1,684 | 1,924 | 6,101 | 6,561 |
| 救急搬送件数 | 5,840 | 6,291 | 6,913 | 6,687 | 6,906 |
| 不応需件数 | 441 | 861 | 763 | 539 | 512 |
| 救急搬送からの入院数 | 3,012 | 2,835 | 3,361 | 3,462 | 3,270 |
| 救急科への入院数 | 798 | 678 | 927 | 1,261 | 1,133 |
| 1日平均入院患者数 | 23.7 | 23.9 | 26.5 | 32.1 | 26.0 |
| CPA搬送数 | 423 | 443 | 432 | 451 | 415 |
| 救急科医師数 | 9 | 9 | 10 | 11 | 11 |
救急搬送の受入れ件数は、2025(令和7)年度は、6,906件を受け入れました。
このうち3,270件が入院となりました。
Walk in(徒歩受診)患者は6,561件を受け入れました。※2024年度(令和6年)よりWalk inに、夜間こども急患室の患者数を含んでおります。
不応需(救急搬送依頼を断った件数)は、2015(平成27)年度から減少に努めていますが、2025(令和7)年度は512件であり、前年度と比較し27件の減少となりました。
救急科への入院数は、2025(令和7)年度は1,133件でした。
1日あたりの平均入院患者数に換算すると26.0名になります。
心肺停止(CPA)は地域の大多数を受け入れておりますが、2025(令和7)年度は前年度と比較し36件の減少となりました。
2020(令和2)年度の救急搬送数の減少、2021(令和3)~2022(令和4)年度の不応需件数の増加などについては、新規コロナウイルス感染症(COVID-19)の影響を受けています。
救命救急センター実績②
救急搬送の応需・不応需
救命救急センターは、生命に関わる三次救急疾患については、24時間365日受け入れるよう努めています。
二次救急疾患についても、二次輪番の担当日(輪番日)は全例受け入れるよう努めています。
しかし、救急搬送が重なって病床が埋まっていたり、マンパワーが不足したり、手術が重複してすぐに実施できない時など、止むを得ず不応需することがあります。
また、軽症と思われる場合やその日の二次輪番病院で対応可能と思われる場合にも、不応需することがあります。
不応需となった事例については、定期的に開催する救急医療運営委員会において、全例の検証を行っています。
重症患者の診療機能を維持するため、医療スタッフの過重労働を防止するために、地域における役割分担に基づいてこのような対応をとっておりますことをご理解ください。
| 救急搬送不応需件数 | 2021年度 | 2022年度 | 2023年度 | 2024年度 | 2025年度 |
|---|---|---|---|---|---|
| 輪番日 | 115 | 230 | 238 | 158 | 121 |
| 非輪番日 | 326 | 631 | 525 | 381 | 391 |
| 合計 | 441 | 861 | 763 | 539 | 512 |
| 救急搬送応需率 | 2021年度 | 2022年度 | 2023年度 | 2024年度 | 2025年度 |
|---|---|---|---|---|---|
| 輪番日 | 97.3% | 95.4% | 95.6% | 96.9% | 97.7% |
| 非輪番日 | 83.7% | 70.1% | 76.9% | 81.4% | 82.1% |
| 合計 | 93.0% | 88.0% | 90.1% | 92.5% | 93.1% |
※輪番日:年間約120日、非輪番日:年間約240日
2025(令和7)年度の不応需は512件であり、当院の非輪番日に多い傾向があります。
救急搬送の応需率は93.1%(救急搬送数/救急搬送数+不応需数×100)でした。
新規コロナウイルス感染症(COVID-19)の影響から改善傾向にあります。
救急搬送不応需の内訳(複数回答)
| 実績(内訳) | 2021年度 | 2022年度 | 2023年度 | 2024年度 | 2025年度 |
|---|---|---|---|---|---|
| ER重症対応中 | 18 | 37 | 45 | 15 | 21 |
| ER搬入重複 | 45 | 100 | 122 | 38 | 51 |
| 2次対応依頼 | 321 | 589 | 481 | 354 | 343 |
| 軽症対応依頼 | 9 | 47 | 61 | 63 | 35 |
| 診療科対応不能 | 12 | 25 | 12 | 21 | 35 |
| 時間外紹介 | 14 | 10 | 6 | 9 | 5 |
| その他 | 22 | 53 | 36 | 39 | 22 |
不応需の要因としては、重症患者に対応中でマンパワーが足りない、救急搬送が多数重なって病床やマンパワーが足りない、その日の二次輪番病院や一次医療機関で対応可能、各診療科や部門の体制により専門的対応が困難、などがあり、これらは複合していることもあります。
他院受入不能に伴う当院での受入数
| 2021年度 | 2022年度 | 2023年度 | 2024年度 | 2025年度 |
|---|---|---|---|---|
| 51 | 48 | 44 | 35 | 37 |
*H23年3月施行「傷病者の搬送及び受入の実施に関する基準」における「受入医療機関確保基準(消防法第35条の5第2項6号)」に準じた受入数
函館市では、二次輪番制により救急搬送を受け入れる病院が毎日決まっていますが、様々な要因から輪番病院で受け入れできず、搬送する病院が決まらないことがあります。
このような場合、いわゆる「たらいまわし」を防ぐために当院で受け入れを行っています。
2025(令和7)年度は37件を受け入れており、地域において「たらいまわし」が発生しない様に努めています。
厚生労働省 救命救急センター充実段階評価
救命救急センターは、救急患者の診療体制や受入実績などを、評価基準に基いて採点し、毎年厚生労働省に報告しています。
各センターの評価点数やその内訳は毎年公表され、救命救急センター全体のレベルアップが図られています。
2017(平成29)年度までの評価は診療体制の整備状況(ストラクチャー)を中心に行われており、診療水準(プロセス)や治療成績(アウトカム)を評価したものではありませんでした。
救命救急センターの評価結果(平成29年度)について(厚生労働省ホームページ)
2018(平成30)年から評価基準が変更され、従来のストラクチャー評価に加え、院内での連携体制の整備など、プロセスの一部も評価項目に加わりました。さらに、従来のA・B・C 3段階の上位に「S」評価が新設されました。
救命救急センターの評価結果(令和2年)について(厚生労働省ホームページ)
救命救急センターの評価結果(令和3年)について(厚生労働省ホームページ)
救命救急センターの評価結果(令和4年)について(厚生労働省ホームページ)
救命救急センターの評価結果(令和5年)について(厚生労働省ホームページ)
市立函館病院の評価点数
| 合計点数 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 |
|---|---|---|---|---|---|
| 評価項目 | 58 | 73 | 89 | 89 | 91 |
| 是正を要する項目 | 0(項目) | 0(項目) | 0(項目) | 0(項目) | 0(項目) |
| 評価 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 | |
|---|---|---|---|---|---|---|
| 4段階評価(S・A・B・C) | A | A | A | A | A | |
| 順位 | 2020年 | 2021年 | 2022年 | 2023年 | 2024年 |
|---|---|---|---|---|---|
| 道内 | 2 (12施設) | 2 (13施設) | 2 (13施設) | 2 (13施設) | 2 (13施設) |
| 北海道・東北 | 5 (32施設) | 4 (34施設) | 4 (35施設) | 5 (36施設) | 5 (36施設) |
| 全国 | 106 (295施設) | 103 (298施設) | 114 (300施設) | 124 (303施設) | 121 (308施設) |
※H30より年での集計。
※H30より評価基準が変更され、S・A・B・Cの4段階評価となった。
「是正を要する項目」は、点数から項目数へ変更された。
当院の評価点数は、平成24年度以降、80点以上で推移しています。
2020(令和2)年、2021(令和3)年、2022(令和4)年については、新型コロナウイルス感染症(COVID-19)のまん延等の社会情勢を考慮し、評価内容に除外項目が設けられました。
2024(令和6)年の評価において、当院は91点のA評価でした。道内の13施設中2位、東北地方を含めた35施設中では、5位となっています。
参考:2024(R6)年評価内訳(北海道・東北)
合計点
| 順位 | 施設名 | 合計点数 |
|---|---|---|
| 1 | 八戸市立市民病院(青森) | 96 |
| 2 | 福島県立医科大附属病院(福島) | 94 |
| 3 | 手稲渓仁会病院(北海道) | 92 |
| 3 | 仙台市立病院(宮城) | 92 |
| 5 | 市立函館病院(北海道) | 91 |
| 6 | 山形県立中央病院(山形) | 90 |
| 7 | 岩手医科大学附属病院(岩手) | 87 |
| 8 | 帯広厚生病院(北海道) | 86 |
| 8 | 旭川赤十字病院(北海道) | 86 |
| 10 | 旭川医科大学病院(北海道) | 85 |
| 10 | 東北大学病院(宮城) | 85 |
救急搬送数
| 順位 | 施設名 | 救急搬送数 |
|---|---|---|
| 1 | 仙台市立病院(宮城) | 8057 |
| 2 | 岩手県立中央病院(岩手) | 7352 |
| 3 | 八戸市立市民病院(青森) | 7171 |
| 4 | 市立函館病院(北海道) | 6623 |
| 5 | 石巻赤十字病院(宮城) | 6540 |
| 6 | 手稲渓仁会病院(北海道) | 6526 |
| 7 | 大崎市民病院(宮城) | 5711 |
| 8 | 独立行政法人国立病院機構 仙台医療センター(宮城) | 5625 |
| 9 | 帯広厚生病院(北海道) | 5123 |
| 10 | 一般財団法人太田綜合病院附属 太田西ノ内病院(福島) | 5062 |
スタッフ紹介

武山 佳洋(たけやま よしひろ)Yoshihiro Takeyama
- 主な経歴
平成8年 札幌医科大学医学部卒業
平成25年 札幌医科大学救急医学講座 臨床准教授 兼任
平成29年 札幌医科大学救急医学講座 臨床教授 兼任
平成31年 札幌医科大学臨床教授
- 専門分野
救急医学、集中治療医学、災害医学、プレホスピタルケア、メディカルコントロール、航空医療
- 指導医・認定医・専門医
-
日本救急医学会認定 指導医、 救急科専門医、評議員
社会医学系専門医協会認定 指導医
日本臨床救急医学会認定 評議員
日本災害医学会認定 評議員
日本航空医療学会認定 認定指導医、評議員
日本集中治療医学会認定 北海道支部連絡委員
北海道災害医療コーディネーター 全道地域

坂脇 園子(さかわき そのこ)Sonoko Sakawaki
- 主な経歴
平成17年 札幌医科大学医学部卒業
令和3年 札幌医科大学臨床准教授
- 専門分野
救急医学、メディカルコントロール
- 指導医・認定医・専門医
-
日本救急医学会認定 指導医、救急科専門医

坂脇 英志(さかわき えいじ)Eiji Sakawaki
- 主な経歴
平成18年 札幌医科大学医学部卒業
- 専門分野
救急医学、集中治療医学、災害医学、外傷学、プレホスピタルケア、メディカルコントロール、航空医療
- 指導医・認定医・専門医
-
日本集中治療学会認定 集中治療専門医
日本救急医学会認定 救急科専門医
北海道災害医療コーディネーター 地域

青柳 有沙(あおやぎ ありさ)Arisa Aoyagi
- 主な経歴
平成27年 弘前大学医学部卒業
- 専門分野
救急医学
- 指導医・認定医・専門医
-
日本救急医学会認定 救急科専門医
日本集中治療医学会認定 集中治療専門医

東條 隆太郎(とうじょう りゅうたろう)Ryutaro Toujou
- 主な経歴
平成30年 札幌医科大学医学部卒業
- 専門分野
救急医学
- 指導医・認定医・専門医
-
日本救急医学会認定 救急科専門医
日本集中治療学会認定 集中治療専門医

安藤 玲(あんどう れい)Rei Ando
- 主な経歴
平成31年 旭川医科大学医学部卒業
- 専門分野
救急医学、一般内科学、脳神経内科学
- 指導医・認定医・専門医
-
日本専門医機構認定 内科専門医
日本専門医機構認定 神経内科専門医

高尾 魁(たかお かい)Kai Takao
- 主な経歴
令和2年 札幌医科大学医学部卒業
- 専門分野
救急医学
- 指導医・認定医・専門医
-
日本救急医学会認定 救急科専門医

堀尾 康裕(ほりお やすひろ)Yasuhiro Horio
- 主な経歴
令和3年 岩手医科大学医学部卒業
- 専門分野
救急医学
- 指導医・認定医・専門医

小林 郁矢(こばやし ふみや)Fumiya Kobayashi
- 主な経歴
令和4年 藤田医科大学医学部卒業
- 専門分野
救急医学

守田 晴輝(もりた はるき)Haruki Morita
- 主な経歴
令和4年 札幌医科大学医学部卒業
- 専門分野
救急医学

小林 奏美(こばやし かなみ)Kanami Kobayashi
- 主な経歴
令和6年 自治医科大学医学部卒業
- 専門分野
救急医学

氏家 良人(うじけ よしひと)Yoshihito Ujike
- 主な経歴
昭和50年 札幌医科大学医学部卒業
医学博士
- 指導医・認定医・専門医
-
日本集中治療医学会認定 集中治療専門医
日本救急医学会認定 指導医、救急科専門医
日本麻酔科医学会認定 指導医、麻酔科専門医、認定医
日本呼吸療法医学会認定 呼吸療法専門医
日本透析医学会認定 透析専門医

今泉 均(いまいずみ ひとし)Hitoshi Imaizumi
- 主な経歴
昭和56年 札幌医科大学医学部卒業
昭和61年 札幌医科大学大学院医学研究科修了 医学博士
平成20年 札幌医科大学 救急集中治療部准教授
平成26年 東京医科大学 麻酔科集中治療部教授
- 専門分野
集中治療医学、血液浄化学、麻酔蘇生学
- 指導医・認定医・専門医
-
日本集中治療医学会認定 集中治療専門医
日本専門医機構認定 麻酔科専門医、救急科専門医
日本救急医学会認定 指導医、救急科専門医
日本麻酔科医学会認定 指導医、認定医
日本呼吸療法医学会認定 呼吸療法専門医
日本血液浄化学会認定 指導医
ICD制度協議会認定 インフェクションコントロールドクター